Гормонами называются химические составляющие целостной системы регуляции функций организма. Это различные по своей природе вещества, способные передавать сигналы клеткам. Результатом данных взаимодействий являются изменение направлений и интенсивности метаболизма, рост и развитие организма, запуск важных функций или их угнетение и коррекция.
Гормон – это органическое химическое вещество, синтез которого протекает в эндокринных железах или в эндокринных участках желез смешанной секреции. Они выделяются непосредственно во внутреннюю среду, по которой распространяются и хаотично переносятся к органам-мишеням. Здесь они способны оказывать биологическое действие, которое реализуется посредством рецепторов. Потому каждый гормон имеет исключительную специфичность под определенный рецептор. Это означает, что данные вещества влияют на одну функцию или процесс в организме. Классификация гормонов по действию, тропности к тканям и по химической структуре это показывает более наглядно.
Общее представление о значении гормонов
Современная классификация гормонов рассматривает данные вещества с множества точек зрения. И они объединены в одном: гормонами называются лишь органические вещества, синтез которых протекает только в организме. Их наличие свойственно практически всем позвоночным, у которых регуляция функций тела также представляет собой сочетанную работу гуморальной и нервной систем. Причем в филогенезе гуморальная регуляторная система появилась раньше, нежели нервная. Еще у примитивных животных она имелась, хотя отвечала за самые базовые функции.
Гормоны и биологически активные вещества
Считается, что сама система биологических активных веществ (БАВ) и специфичных к ним рецепторов характерна даже для клетки. Однако понятия «гормон» и «БАВ» не тождественны. Гормоном называется БАВ, который секретируется во внутреннюю среду организма и оказывает эффект на отдаленную группу клеток. БАВ, в свою очередь, воздействует местно. Примерами БАВ, которые также называются гормоноподобными веществами, являются кейлоны. Эти вещества выделяются популяцией клеток, где ингибируют размножение и регулируют апоптоз. Примером БАВ также являются простогландины. Современная классификация гормонов выделяет для них специальную группу эйкозаноидов. Они предназначены для местной регуляции воспаления в тканях и для осуществления процессов гемостаза на уровне артериол.
Анаболические стероиды
В спорте хорошо известно понятие анаболических стероидов. Большинство из них запрещены в нашей стране, и свободно в аптеках такие препараты не продаются. В этот список входят:
- Болденон;
- Данабол;
- Нандролон;
- Оксандролон;
- Анаполон;
- Станозолол;
- Тренболон и другие.
Это фармакологические препараты, действие которых подобно тестостерону и дигидротестостерону. Прием препаратов помогает спортсменам улучшить физическое состояние и показать высокие результаты. Анаболики наиболее востребованы в силовых видах спорта, в частности в бодибилдинге.
Анаболические стероиды имеют два вида эффектов:
| Анаболические | Андрогенные |
| Прирост мышц на 5-10 кг за месяц | Маскулинизация |
| Увеличение силы | Вирилизация |
| Повышение выносливости и результативности | Увеличение объема и массы простаты |
| Увеличение количества эритроцитов крови | Атрофия яичек |
| Укрепление скелета | Облысение |
| Уменьшение жировой ткани | Активация роста волос на лице и теле |
К дополнительным эффектам во время приема анаболиков относятся усиления аппетита, полового влечения, повышение самооценки. Прием анаболических стероидов сопровождается многочисленными побочными эффектами, которые были названы выше.
Чтобы избежать побочных реакций, сохранить мышечную массу и достигнутые результаты рекомендуется:
- применять только по назначению спортивного врача (как минимум пройти консультацию у эндокринолога и уролога)
- не превышать допустимые дозы;
- избегать комбинаций анаболиков, если это не предусматривает специальный курс;
- не превышать длительность приема;
- не рекомендуется принимать анаболические стероиды женщинам, исключение составляют препараты с высоким анаболическим индексом (отношение анаболической активности к андрогенной);
- до 25 лет нельзя принимать анаболики (вырабатывается свой тестостерон, риск резистентности — прекращения выработки своего гормона);
- после приема препаратов необходимо обязательно провести послекурсовую терапию.
Химическая классификация гормонов
Гормоны по химическому строению поделены на несколько групп. Это разделяет их и по механизму действия, потому как у данных веществ разные показатели тропности к воде и липидам. Итак, химическая классификация гормонов выглядит так:
- пептидная группа (выделяются гипофизом, гипоталамусом, поджелудочной и паращитовидными железами);
- стероидная группа (выделяются эндокринной частью мужских половых желез и корковыми участками надпочечников);
- группа производных аминокислот (образуются щитовидной железой и мозговым надпочечниковым слоем);
- группа эйкозаноидов (выделяются клетками, синтезируются из арахидоновой кислоты).
Примечательно, что половые гормоны женщин также внесены в группу стероидных. Однако стероидами они по большому счету не являются: влияние гормонов данного типа не связано с анаболическим эффектом. При этом их метаболизм не приводит к образованию 17-кетостероидов. Гормоны яичников хоть и похожи структурно на другие стероиды, но таковыми не являются. Поскольку они синтезируются из холестерина, то для упрощения базовых химических классификаций они причисляются к остальным стероидам.
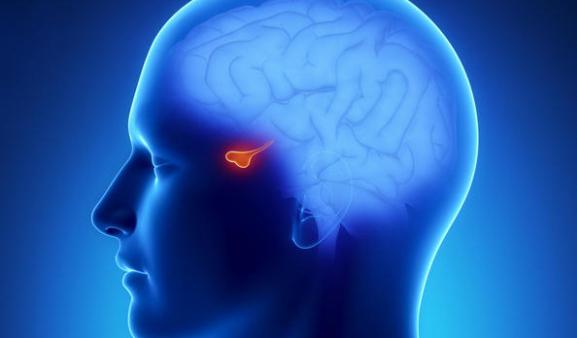
Чем опасны и как проявляются нарушения гипофиза
Гипофиз — это небольшая железа, расположенная на основании головного мозга. Ее основная функция — передача информации от гипоталамуса (главный регулятор метаболизма) к периферическим эндокринным железам.
Виды нарушения функции гипофиза и их причины
Существует множество видов нарушения синтеза гормонов гипофизом, однако их можно разделить на две большие группы:
- связанные с избытком гормонов (гиперфункция гипофиза). При гиперфункции гипофиза развивается гигантизм, тиреотоксикоз, акромегалия, болезнь Иценко-Кушинга.
- связанные с недостатком одного или нескольких гормонов гипофиза (гипофункция). Это кретинизм, несахарный диабет, карликовость, болезнь Шихана, болезнь Симмондса.
Данные нарушения могут быть как врожденными (в результате нарушения внутриутробного формирования органа), так и приобретенными. Гиперфункция и гипофункция гипофиза у взрослых чаще носит приобретенный характер. Причинами могут быть:
- травмы головного мозга;
- аутоиммунные заболевания;
- новообразования;
- прием некоторых медикаментов;
- тяжелые инфекционные заболевания (перенесенный менингит, энцефалит);
- роды;
- перенесенные нарушения кровообращения головного мозга (инфаркт, инсульт);
- употребление наркотических веществ.
Важно! Большинство из этих причин приводит к развитию гипофункции гипофиза, наиболее частой причиной гиперфункции является гормонопродуцирующая опухоль.
Нарушения функции аденогипофиза
Основными гормонами передней доли гипофиза являются:
- соматотропный (СТГ);
- тиреотропный (ТТГ);
- адренокортикотропный (АКТГ);
- пролактин;
- фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ).
Каждый из них регулирует свои метаболические процессы. Изменение количества этих гормонов приводит к развитию разнообразных патологических симптомов.
Например, избыток соматотропного гормона приводит к таким заболеваниям, как гигантизм и акромегалия.
Кроме этого, гигантизм сопровождается такими симптомами, как:
- головная боль;
- частые онемения конечностей и парестезии;
- слабость;
- болезненность суставов;
- избыточная жажда (СТГ подавляет секрецию инсулина);
- нарушение менструальной функции у женщин и (часто) эректильной у мужчин.
Акромегалия развивается у людей из-за избытка СТГ уже после закрытия зон роста. Данное заболевание носит обезображивающий характер. Возникает избыточный непропорциональный рост подбородка, носа, кистей, стоп.
Сопутствующими симптомами являются:
- артериальная гипертензия;
- ожирение;
- артралгии;
- половая дисфункция;
- синдром сонного апноэ.
В результате недостатка гормона роста развивается карликовость.
Важно! Лечение карликовости возможно лишь при наличии открытых зон костного роста, т.е. до 16-17 лет.
Тиреотропный гормон — гормон, регулирующий функцию щитовидной железы. При гиперфункции гипофиза с избыточным синтезом ТТГ развивается тиреотоксикоз.
В клинической картине наблюдается:
- резкое похудение;
- тахикардия;
- повышенная потливость;
- экзофтальм;
- нарушение толерантности к глюкозе.
Из-за недостатка ТТГ, особенно в детском возрасте, развивается кретинизм. Ребенок начинает отставать в психомоторном развитии, замедляется скорость роста, наблюдается задержка полового развития.
Адренокортикотропный гормон влияет на функцию коры надпочечников. При избыточном образовании он вызывает болезнь Иценко-Кушинга.
Кроме этого, у них:
- повышена утомляемость;
- наблюдается снижение интеллектуальных способностей;
- артериальная гипертензия;
- половая дисфункция;
- нарушение оссификации (обызвествления) костей.
Важно! Недостаток АКТГ приводит к выраженным изменениям в организме, могут наблюдаться снижение иммунитета, нарушение обмена углеводов.
Пролактин, фолликулостимулирующий и лютеинизирующий гормон отвечают за синтез половых клеток, как у мужчин, так и у женщин. Их избыток или недостаток приводят к развитию бесплодия, нарушению менструального цикла и эректильной дисфункции.
Нарушение функции нейрогипофиза
Задняя доля гипофиза вырабатывает:
- антидиуретический гормон (вазопрессин);
- окситоцин.
Гиперфункция задней доли гипофиза — редкое заболевание, приводящее к увеличению уровня вазопрессина. Данное заболевание получило название «синдром Пархона». Оно характеризуется избыточным выделением солей из организма и задержкой воды. Это приводит к развитию водной интоксикации.
Недостаток антидиуретического гормона приводит к развитию несахарного диабета.
Сопутствующими симптомами являются:
- вялость;
- слабость;
- раздражительность.
Важно! Несвоевременная диагностика несахарного диабета может привести к развитию обезвоживания и гибели человека.
Окситоцин является главным гормоном беременной женщины. Именно он регулирует начало родовой деятельности и силу схваток. Его избыток в начале беременности может привести к преждевременным родам, а недостаток в поздние сроки — к слабости родовой деятельности.
Диагностика гиперфункции и гипофункции гипофиза
При подозрении на наличие заболевания, связанного с нарушением функции гипофиза, проводится осмотр пациента и оценивается:
- рост;
- вес;
- размер щитовидной железы;
- окружность живота;
- толщина жировой складки и т.д.
Основным способом диагностики нарушения работы гипофиза является исследование венозной крови на уровень содержания тех или иных гормонов.
| Гормон | Нормальный показатель |
| Адренокортико-тропный (АКТГ) | 0-50 пг/мл |
| Соматотропный (СТГ) | 0-10 нг/ мл |
| Пролактин | 100-265 мкг/л (у мужчин), 130-540 мкг/л (у женщин детородного возраста), 107— 290 мкг/л (у женщин в период менопаузы) |
| Тиреотропный (ТТГ) | 0,6–3,8 мк МЕ/мл (РИА-метод), 0,24-2,9 мк МЕ/мл (ИФ-метод) |
| Фолликулостимулирующий (фоллилитропин, ФСГ) | 1,9–2,4 мЕД/мл (у мужчин), 2,7-6,7 мЕД/мл (у женщин в период овуляции), 2,1-4,1 мЕД/мл (у женщин влюте-иновой фазе), 29,6-54,9 мЕа^л (у женщин в период менопаузы) |
| Лютеинизирующий (ЛГ) | 2,12-4 мЕД/мл (у мужчин), 18,2-52,9мЕД/мл (у женщин в период овуляции), 3,3-4,66 мЕД/мл (у женщин в фолликулярной фазе)1,54-2,57 мЕДмл (у женщин в лютеиновой фазе)29,7-43,9 мЕД/л (у женщин в период менопаузы) |
Нормальный уровень гормонов аденогипофиза у взрослого человека.
Вспомогательными методами могут стать:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- рентгенограмма кисти (при определении костного возраста ребенка).
При подозрении на наличие опухоли или кровоизлияния в области гипофиза проводится МРТ.
Лечение
Лечение гиперфункции и гипофункции гипофиза у человека назначается эндокринологом после постановки диагноза. В зависимости от причины заболевания лечение может быть симптоматическим или этиологическим.
Так, после удаления гормонопродуцирующего новообразования возможно полное излечение пациента (этиологическое лечение).
Остальные причины чаще всего требуют пожизненной заместительной симптоматической терапии гормональными препаратами, а также коррекции питания и образа жизни.
Нарушение функции гипофиза приводит к сложным, порой глобальным изменениям со стороны всего организма, которые могут закончиться его гибелью. Однако современный уровень медицины позволяет человеку с данными заболеваниями вести нормальный образ жизни при условии соблюдения всех требований и приема лекарственных препаратов.
Классификация по месту синтеза
Гормональные вещества можно разделить и по месту синтеза. Некоторые образуются в периферических тканях, тогда как другие – в центральной нервной системе. От этого зависит способ секреции и выделения веществ, что обуславливает особенности реализации их эффектов. Классификация гормонов по месту выглядит так:
- гипоталамические гормоны (рилизинг-факторы);
- гипофизарные (тропные гормоны, вазопрессин и окситоцин);
- щитовидные (кальцитонин, тетрайодтиронин и трийодтиронин);
- паращитовидные (паратиреоидный гормон);
- недпочечниковые (норадреналин, адреналин, альдостерон, кортизол, андрогены);
- половые (эстрогены, андрогены);
- поджелудочные (глюкагон, инсулин);
- тканевые (лейкотриены, простагландины);
- гормоны APUD (мотилин, гастрин и прочие).
Последняя группа гормональных веществ до конца не изучена. Она синтезируется в самой большой группе эндокринных желез, расположенных в верхних отделах кишечника, в печени и поджелудочной железе. Их целью является регуляция секреции экзокринных пищеварительных желез и моторики кишечника.
Надпочечники
Надпочечники расположены на верхушках почек на уровне 11–12-го грудных позвонков, причем правый выше левого. Масса одного надпочечника взрослого человека – 8–13 г.
Рис. 8. Надпочечники
Надпочечник состоит из коркового и мозгового вещества. В корковом слое вырабатывается гормон кортизон, который влияет на обмен углеводов, белков и жиров. Гормон коркового слоя альдостерон влияет на обмен электролитов и воды. При избытке гормонов этого слоя наблюдается раннее половое созревание с быстрым прекращением роста. При недостаточной выработке гормонов развивается бронзовая болезнь, сопровождающаяся бронзовым оттенком кожи, слабостью и похуданием.
Рис. 9.
Мозговое вещество надпочечников вырабатывает гормоны адреналин и норадреналин.
Адреналин повышает частоту и силу сокращений сердца, тонус артериол, артериальное давление, стимулирует сокращение гладких мышц, то есть адреналин влияет на работу всех внутренних органов. Он тормозит пищеварение при стрессе. Действуя на печень и скелетные мышцы, стимулирует распад гликогена. Влияет на распад липидов жировой ткани.
Норадреналин также повышает тонус артериол и артериальное давление.
Количество этих гормонов контролируется нервной системой.
В стрессовой ситуации, при напряженной физической и умственной работе выработка гормона адреналина увеличивается и усиливается деятельность симпатического отдела нервной системы.
Классификация гормонов по типу эффекта
Различные гормональные вещества оказывают различное действие в биологических тканях. Они разделены на следующие группы:
- регуляторы обмена веществ (глюкагон, трийодтиронин, тетрайодтиронин, кортизол, инсулин);
- регуляторы функций других желез внутренней секреции (рилизинг-факторы гипоталамуса, тропные гормоны гипофиза);
- регуляторы обмена кальция и фосфора (паратиреоидный гормон, кальцитонин и кальцитриол);
- регуляторы водно-солевого равновесия (вазопрессин, альдостерон);
- регуляторы репродуктивной функции (половые гормоны);
- стрессорные гормоны (норадреналин, адреналин, кортизол);
- регуляторы пределов и скорости роста, клеточного деления (соматотропин, инсулин, тетрайодтиронин);
- регуляторы функций центральной нервной системы, лимбической системы (кортизол, адренокортикотропный гормон, тестостерон).
Секреция и транспортировка гормонов
Секреция гормонов происходит сразу после их синтеза. Они попадают непосредственно в кровь или в тканевую жидкость. Последнее место секреции характерно для эйкозаноидов: они не должны действовать далеко от клетки, потому как регулируют функции целой тканевой популяции. А гормоны яичников, гипофиза, поджелудочной железы и другие должны с кровью разноситься по организму в поисках органов-мишеней, имеющих специфические для них рецепторы. Из крови они попадают в межклеточную жидкость, где направляются к клетке органа-мишени.
Какие нужно сдавать гормоны щитовидной железы, чтобы проверить её благополучие?
Организм человека – изначально совершенная, отлаженная система. Но с прошествием многих тысяч лет, и под влиянием огромного ряда воздействий, она всё таки накопила целый арсенал возможных сбоев и дефектов.
Эндокринная система – не исключение, и тоже имеет потенциал развития патологии. Особое внимание можно уделить щитовидной железе. Как понять, что с ней не всё в порядке, какие тревожные сигналы она может давать, и как проверить её физиологическое благополучие?
Что такое щитовидная железа?
«Щитовидка» — периферическая эндокринная железа. Небольшой орган, в общей сложности, имеет вес до 50 грамм. Располагается в средней области шеи, позади шейных мышц. «Щитовидке» приписывают форму бабочки, что не лишено основания, так как две боковые её доли и перешеек действительно создают такой силуэт.
Контролирует и отвечает за нормальную физиологическую деятельность щитовидной железы гипофиз – высший регуляторный центр эндокринных функций. Он продуцирует тиреотропный гормон (ТТГ), который регулирует выработку гормонов щитовидной железы.
Гормоны щитовидной железы
Щитовидная железа производит два вида гормонов: йодсодержащие (тироксин, трийодтиронин) и кальцитонин. Тироксин обозначается как Т4, трийдтирони – Т3. Это основные, какие нужно сдавать гормоны щитовидной железы, которые укажут на её здоровье или патологию.
Регуляция этих гормонов происходит по принципу обратного действия: чем большее содержание в крови ТТГ (гормона гипофиза), тем меньшая концентрация тироксина и трийдотиронина.
Важно! Гормональный фон – это очень хрупкая система. Неумелое вмешательство в неё может привести к последствиям, с которыми придётся кропотливо бороться долгое время. Поэтому не стоит заниматься самолечением и своими руками разрушать здоровье.
Гормоны щитовидной железы принимают участие в огромном количестве практически всех процессов организма человека:
- белковый обмен;
- углеводный обмен;
- липидный обмен;
- водно-солевой обмен;
- рост;
- дифференцировка и развитие тканей.
Участие в данных сферах гормоны принимают непосредственно, либо опосредованно. И на вопрос, какие гормоны нужно сдавать для щитовидной железы, а точнее для проверки её функций, можно смело ответить – Т3, Т4, и ТТГ. Три основные гормона – краеугольный камень диагностики нарушений функционирования «щитовидки».
На что влияют гормональные изменения?
Гормональные нарушения щитовидной железы могут идти по двум путям: гипофункция (снижение деятельности) и гиперфункция (избыточная выработка). На обоих этих путях встречаются весьма неприятные симптомы, изменения функционирования организма и даже изменение личности.
Гипофункция
Такое состояние называется гипотиреозом. Патология при которой выработка гормонов щитовидной железы недостаточна или снижена.
Заподозрить такое состояние у себя или у близких можно по некоторым характерным симптомам:
- зябкость;
- непереносимость холода;
- безосновательная усталость и сонливость;
- нарушение памяти;
- увеличение массы тела;
- плохой аппетит;
- запоры, слабая перистальтика кишечника;
- безразличие к окружающему;
- редкий пульс;
- кожа сухая, холодная;
- волосы тусклые и ломкие;
- замедленная речь и хриплый голос.
Вот ряд основных особо характерных симптомов гипотиреоза. При обнаружение таких проявлений нужно обязательно обратиться к специалисту за оказанием квалифицированной помощи.
Важно! Осложниться такое состояние может гипотиреоидной комой. Так что цена вопроса очень велика.
Адекватную инструкцию лечения может посоветовать только специалист. Проводимое лечение базируется на гормональной терапии. Выписываются синтетические гормоны ( например Левотироксин), или гормоны животного происхождения (Тиреокомб).
Гиперфункция
Обратная гипотиреозу патология – тиреотоксикоз, или диффузный токсический зоб.
Основными тревожными проявлениями такого заболевания являются:
- наличие зоба (видимого, или пальпируемого);
- экзофтальм (пучеглазие);
- редкое мигание глазами;
- тахикардия (учащение частоты сердечных сокращений);
- невозможность сосредоточиться при близком расположение предмета;
- повышенная потливость;
- непереносимость жары;
- хороший аппетит;
- кожа мягкая, влажная;
- волосы мягкие, блестящие, плохо поддающиеся химической завивке;
- диарея;
- тремор рук;
- нарушение менструального цикла у женщин, и возможное бесплодие;
- гинекомастия у мужчин (увеличение молочных желёз);
- физическое и умственное истощение;
- жизнь в форсированном ритме, так как все процессы протекают ускорено.
Важно! При несвоевременном оказание помощи такое состояние может осложниться тиреотоксическим кризом.
К сожалению, существует ещё ряд патологий щитовидной железы, но тиреотоксикоз и гипотиреоз – самые распространённые на сегодняшнее время болезни щитовидной железы.
Видео в этой статье, где также разбирается вопрос гормонов щитовидной железы.
Передача сигнала на рецептор
Указанная выше классификация гормонов отражает эффекты действия веществ на ткани и органы. Хотя это возможно только после связывания химического вещества с рецептором. Последние бывают разными и располагаются как на поверхности клетки, так и в цитоплазме, на ядерной мембране и внутри ядра. Потому по способу передачи сигнала вещества делятся на два типа:
- внеклеточный механизм передачи;
- внутриклеточная передача сигнала.
Данная базовая классификация гормонов позволяет сделать выводы о скорости передачи сигналов. Например, внеклеточный механизм значительно быстрее, чем внутриклеточный. Он характерен для адреналина, норадреналина и других пептидных гормонов. Внутриклеточный механизм характерен для липофильных стероидов. Более того, выгода для организма достигается быстрее при синтезе именно пептидов. Ведь выработка гормонов-стероидов гораздо более медленная, а их механизм передачи сигнала тоже замедляется необходимостью синтеза и созревания белка.
Изучение
Для исследования функций эндокринных желёз используются следующие методы изучения:
- трансплантация желёз;
- воздействие химических веществ на железу;
- наблюдение результатов полного или частичного удаления железы;
- анализ и сравнение крови, притекающей и оттекающей из железы;
- определение химической структуры гормонов;
- введение гормона животному с частичной и полностью удалённой железой;
- исследование пациентов с недостаточным или избыточным выбросом гормона.
Характеристика типов передачи сигналов
Внеклеточный механизм характерен для пептидных гормонов, которые не могут попасть за цитоплазматическую мембрану в цитоплазму без специфического белка-переносчика. Такового для него не предусмотрено, а сам сигнал передается через аденилатциклазную систему путем изменения конформации рецепторных комплексов.
Внутриклеточный механизм значительно более простой. Он осуществляется после проникновения липофильного вещества внутрь клетки, где оно встречается с цитоплазматическим рецептором. С ним он образует гормон-рецепторный комплекс, который проникает в ядро и оказывает воздействие на специфические гены. Их активация приводит к запуску белкового синтеза, что и является молекулярным эффектом данного гормона. Фактический эффект оказывается уже белком, который регулирует заданную функцию после своего синтеза и образования.